顔面けいれん がんめんけいれん
日本脳神経外科学会ホームページ 脳神経外科疾患情報ページより抜粋
1.顔面けいれんとは
顔面けいれんは片側顔面けいれんともいいます。顔の半分が自分の意思とは関係なくけいれんするもので、ふつう目の周囲から始まりだんだん口元へと広がります。最初のうちの症状は疲れなどでまぶたのぴくぴくする症状との区別が困難です。徐々に進み、あごの下の筋肉もけいれんするようになります。頻度は、最初は緊張したときなど時々だけですが、徐々にけいれんしている時間が長くなっていきます。やがて一日中、ときには寝ていてもおこるようになることもあります。
脳の深部で顔面神経に血管が接触して圧迫することが原因で起こります。あまり多い疾患ではありませんが、くわしい頻度はわかっていません。アメリカではこの病気の人は、人口10万人あたり男女あわせて20人程度いるともいわれています。日本の統計はないのですが、病気には人種差があって、この3倍くらいの方がいらっしゃるかともいわれています。
病気自体は生命にかかわるものではないだけに、放置してもまったく差し支えないものです。しかし自分の意思とは関わりなく顔面が動く、ということで対人関係に苦労し、仕事上も他の人と会う仕事にさしさわる、ということもあります。また、片目をつぶってしまう、ということは実際上の不自由もあり、機械の操作が不自由である、あるいは運転のときに片目をつぶって事故をおこしそうになる、といったことで困る方もいます。したがって、ご本人が困っている場合には治療を考えるということになります。
この病気に対する治療法は基本的には2つです。1つは病気の原因である神経への血管の接触に対する根本治療である手術で、もう1つは対症療法であるボツリヌス毒素治療です。
2.診断
顔面けいれんの診断は、なれた医師が診察すればすぐにわかります。しかし、ときに症状が初期で眼の周囲だけにしか出ていないと、疲れ目との区別はつかないこともあります。また一日中症状が出ている場合でないと、一回の診察では症状がつかまえられないこともあります。このような方の場合、2回くらい外来で顔を診察しているとはっきり症状が出ることがあります。症状が出やすい状態というのがあり、たとえば目をぎゅーっとつぶってぱっと開くと、まぶたの下にけいれんが誘発されます。口元をいーと引き延ばすような顔をすると、まぶたの下にけいれんが出るのも、この病気の特徴です。診断の補助として、顔面の筋電図をとることもあります。非常にまれですが、神経への圧迫が血管ではなく、動脈瘤や脳腫瘍ということがあり、こういったことではないかは確認する必要があります。また手術治療を考える場合は、神経への圧迫がどの血管か、どのように圧迫しているかも検査の必要があります。これらの情報は、MRI検査でわかります。
3.顔面けいれんと区別しなければならない疾患
1)眼瞼(がんけん)けいれん
眼瞼けいれんは両側の目が強いまばたきをくりかえして閉じてしまうという症状をしめす病気です。名前からは目の病気のようですが、くちもとが引きつる、もごもごする、という症状も伴ってくることが多いのです。メイジュ症候群という別名もあります。よく顔面けいれんとまちがえて外来にいらっしゃいますが、顔面けいれんでは両側に症状がおこることは非常にまれで0.5%以下です。
顔面けいれんとちがって眼瞼けいれんの原因はまだよくわかっていません。まれに、抗うつ剤やパーキンソン病のお薬の副作用でおこることもあります。
2)顔面神経麻痺の後遺症
顔面神経麻痺(ベル麻痺やハント症候群など)という、顔が突然麻痺をしてしまう病気があります。病気が回復してくるときに顔面神経が再生して、顔の動きが戻ってきます。しかし神経が再生するときに、神経の接続が多少もととは異なってしまい、眼の周囲の筋肉につながる神経の一部が口元の筋肉につながり、あるいはその反対もおこるので、眼を閉じようと思っても、口元がいっしょに動いてしまったり、口を動かすと眼もとじてしまうことが起こります。この状態がときどき顔面けいれんと間違えられます。しかしこの状態では、顔面けいれんとちがって、自分が動かそうと思わない時に顔が動くことはありません。かならず自分が顔のどこかを動かそうとした時に他の場所が動くので区別がつきます。
4.治療法
1)手術
手術療法は神経減圧術(微小血管減圧術)と呼ばれます。脳の深部で神経に接触する血管を剥離して移動して、神経への接触をのぞきます。手術は全身麻酔でおこないます。けいれんしている側の耳の後ろの方の皮膚を髪の毛の生え際にそって5−10cm切開します。皮膚と頭蓋骨の間の筋肉を剥離して頭蓋骨に穴をあけます。頭蓋骨の穴や筋肉や皮膚は、手術の終わり際にもとに戻してふさいできます。脳を包む硬膜という膜を切開し、小脳という部分と頭蓋骨との間の隙間から5−6cm奥にはいっていくと、脳幹部から顔面神経が出ている部分になります。ここで神経を圧迫している血管を見つけて、神経につよくあたらないように移動して減圧します。硬膜はもと通りに縫合して、先に書いたように頭蓋骨、筋肉、皮膚を塞いで手術を終了します。
左:この部分の手術になります。
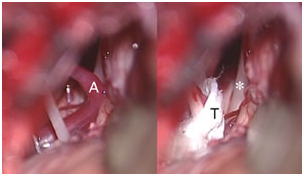
右:術中写真、左
顔面神経に血管(A)があたっています。
右 減圧後、圧迫していた血管は人工の線維のテープ(T)で包まれて移動されています。顔面神経(*)は圧迫が解除されました。
通常手術の翌日午後には食事がとれるようになり、2−3日以内に身の回りのことは自分でできるようになります。1週間から10日後には退院できる場合がほとんどです。
顔面けいれんは血管の圧迫によって顔面神経が過敏になっていることがけいれんの原因ですが、けいれんそのものは神経が過敏になることが原因でおこります。ですから神経への血管の圧迫をのぞいてもすぐにけいれんがなおらないこともあり、長い人では1年以上かかることもあります。しかし、2年をすぎてけいれんがとまることはあまりないといわれています。
手術の成功率の報告は施設により差がありますが、この手術を世界的に普及させたジャネッタ博士のグループの{Barker,
1995}論文では手術10年後の時点で84%がほぼ完全にけいれんがおさまり、7%が部分的に改善していた、と報告しています。また国内では熟練した術者では長期経過で91%の治癒または改善との報告があります。
全身麻酔の、脳の深部の手術ですので、手術に危険はありえます。日本での詳細な統計はないのですが、アメリカの300ほどの病院の統計が2003年に論文になっています(Kalkanis SN、2003)。これは神経減圧術ということで、顔面けいれん、三叉神経痛、などに対する手術で、顔面けいれんの手術だけではありませんが、死亡率0.3%としています。また、ジャネッタ博士のグループの論文でも死亡率を0.1%としています。
死亡ほど重大な事態ではありませんが、顔面神経と接して聴神経があり、この聴神経が障害をうける可能性があります。聴神経は音を聞く神経で、この手術によって手術側の聴力が全く失われたり、かなり低下する可能性があります。ジャネッタ博士は2.6%であったとしています。また国内の大学では16%に及ぶ数字を発表している施設もあります。このほか顔面神経の麻痺、のどを動かす神経の麻痺等がおこる可能性が少しですがあります。顔面神経の麻痺がおこると、眼が閉じにくい、くちのはしに力が入りにくいなどの症状がおこります。またのどの神経の麻痺がおこると、ものが飲み込みにくい、しわがれ声になるなどの症状がおこる可能性があります。
このほかに「髄液漏」の合併症が報告されています。脳は脳脊髄液(髄液、「脳のお水」)に浮いたようになっています。脳を包む硬膜を手術が終わるときに縫合してきますが、どうしても針穴は残ります.こういったところから脳脊髄液がもれて出てきてしまい、皮膚の下にぶよぶよとたまることがおこります.頭の後ろの方なので姿勢の関係でたまりやすいのです。皮膚の下に水がたまっていると、皮膚のちょっとした怪我で髄液と細菌のいる外界とが交通してしまい、脳に細菌の感染が及んでしまうことになります。また、頭蓋骨の構造の関係で髄液が鼻から漏れてしまうこともおこります。これを防ぐためにいろいろな工夫をしますし、手術後圧迫包帯をして水がたまらないようにします。
2)ボツリヌス毒素治療
ボツリヌス毒素は食中毒の毒素です。この毒素による食中毒では、からだの筋肉が麻痺をして呼吸ができずに命にかかわります。これを逆に利用したものがこのお薬です。ボツリヌス毒素を非常に希釈して、お薬にしてあります。これを顔の筋肉に注射をすると、顔の筋肉が麻痺をして、けいれんがおこりにくくなります。根本治療ではありませんが、かなり症状が緩和される場合も多いのです。一回注射をすれば3−4ヶ月は症状が楽になります。入院が必要ない点が手術よりも利点です。
3)その他の治療法
緊張すると症状が強くなるので、精神安定剤を飲むと緊張しにくくなり、多少けいれんが楽になる、という方もいます。てんかんの薬(抗けいれん薬)の処方が教科書にも出ていますが、あまり効果がない場合がほとんどです。
ボツリヌス毒素治療が健康保険で使えるようになったのは2000年です。それ以前に手術以外の治療法ということで行われていたものとして、ブロック治療があります。これは耳の後ろで顔面神経が頭蓋骨を貫いて外にでてくる場所で薬液を神経に注入して、神経を破壊してしまう治療です。顔面神経麻痺はおこりますが、けいれんがおこらなくなるので、かつてはかなり広く行われました。1−2年で効果がうすれてきて、麻痺がある程度回復しますが、回復するとけいれんも再発します。繰り返すごとに顔の麻痺が徐々に悪化するのが難点でした。ボツリヌス毒素治療が出現して、この治療はあまり行われなくなりました。